Introduction
En chirurgie digestive, il peut parfois être nécessaire de réaliser une dérivation du type digestive vers la peau du ventre. Il s’agit d’une stomie, une suture entre l’intestin et la peau du ventre pour que les selles se déversent à l’extérieur, dans un “poche” autocollante. Une stomie digestive, peut être réalisée dans 2 cas :
- une stomie en amont d’une suture digestive à risque. Cette dérivation temporaire diminue le risque de mauvaise cicatrisation sur la suture digestive. C’est parfois le cas dans le cadre de chirurgie du rectum.
- en cas d’infection abdominale (abcès ou péritonite) liée à une perforation du tube digestive, une stomie peut être nécessaire pour diriger la fuite digestive à l’extérieur, quand une réparation de la perforation n’est pas possible.
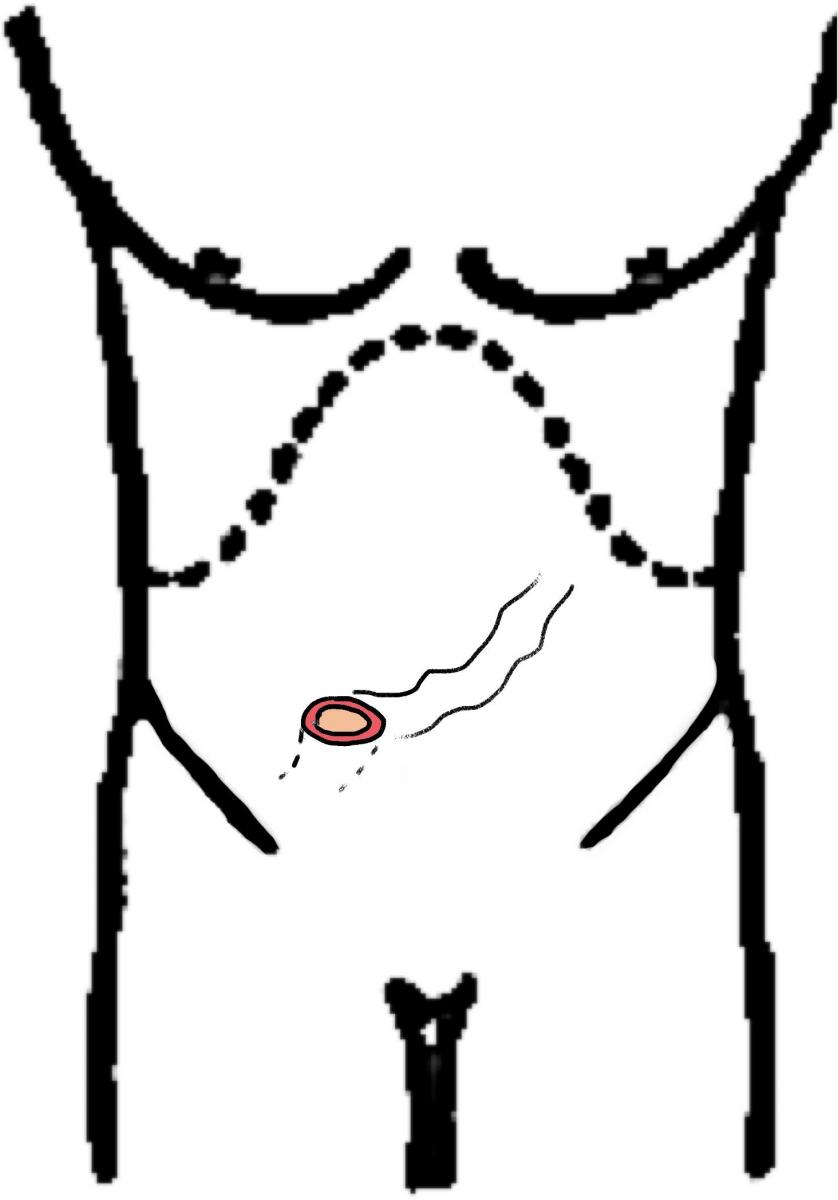
En fonction des circonstances, l’intestin grêle ou le colon sont abouchés à la peau. Dans le premier cas (iléostomie), les pertes digestives sont plus liquides. L’appareillage ou “poche” doit être parfaitement adapté à la forme de la stomie pour éviter des fuites à risque de salissure et de brulure de la peau. Dans le second cas (colostomie), les selles sont moulées et moins fréquentes.
|
|
|
Une stomie peut être réalisée de deux façons :
- soit latérale c’est à dire que le coté de l’intestin est cousu à la peau. Les matières s’évacueront vers l’extérieur. La fermeture de cette stomie est beaucoup plus facile d’un point de vue technique.
- soit terminale c’est à dire que l’extrémité de l’intestin coupé est cousue à la peau.
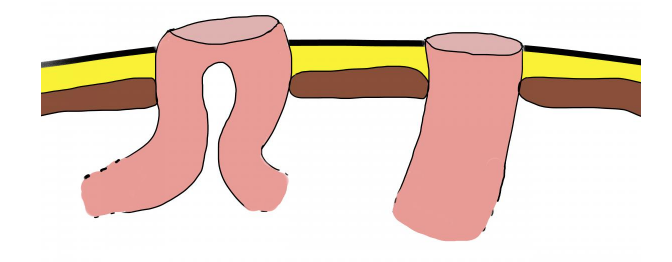
Stomie latérale et stomie terminale
De nombreuses personnes en France portent une stomie digestive, de manière temporaire ou définitive. Il est tout à fait possible de vivre avec une stomie avec une excellente qualité de vie. Les soins d’hygiène peuvent être réalisés seuls ou avec l’aide d’une infirmière à domicile. Ils consistent à appareiller la stomie, c’est à dire positionner un dispositif de recueil des selles adhésif sur la peau du ventre. Il existe plusieurs types de dispositifs (une ou deux pièces, formes et tailles différentes) s’adaptant à toutes les situations. Ils évitent les souillures, les odeurs et les sons désagréables. Il n’est pas possible de voir une “poche” de stomie digestive quand le patient est habillé.
Le rétablissement de continuité, quand y penser?
Il s’agit d’une intervention consistant à fermer la stomie, c’est à dire restaurer un tube digestif se terminant à l’anus naturel. Plusieurs conditions doivent être remplies pour réaliser cette intervention en sécurité :
- Résolution du problème ayant conduit à réaliser une stomie.
- Absence d’infection abdominale active.
- Absence d’anomalie ou rétrécissement sur le tube digestif en aval de la stomie.
- Bon état général, absence de contre-indication à une nouvelle anesthésie générale.
- Absence d’incontinence anale.
D’autres facteurs peuvent être pris en compte par le chirurgien, en fonction de l’histoire du patient et des difficultés opératoires attendues. Plusieurs examens peuvent être demandés par votre chirurgien afin de s’assurer que l’intervention est réalisable en toute sécurité.
Les principales interventions
En cas d’iléostomie de protection
Le chirurgien avait réalisé une dérivation sur la fin de l’intestin grêle, pour protéger une suture sur le rectum. En l’absence de complication, un rétablissement de la continuité digestive peut être envisagé à partir d’un mois postopératoire. Elle est réalisée sous anesthésie générale. La stomie est tout d’abord désinserrée de la peau et des muscles. Un court segment intestinal est retiré pour réaliser une suture digestive sur des tissus sains. Puis les muscles sont refermés. En fonction des conditions locales, la peau peut être soit refermée complètement, soit incomplètement pour éviter une infection de cicatrice. Dans certains cas, une hospitalisation ambulatoire peut être proposée, avec un retour à domicile le jour même de l’intervention. Une surveillance à domicile par une infirmière et une solution numérique (application Maela) sont mises en place pour s’assurer de l’absence de complications.
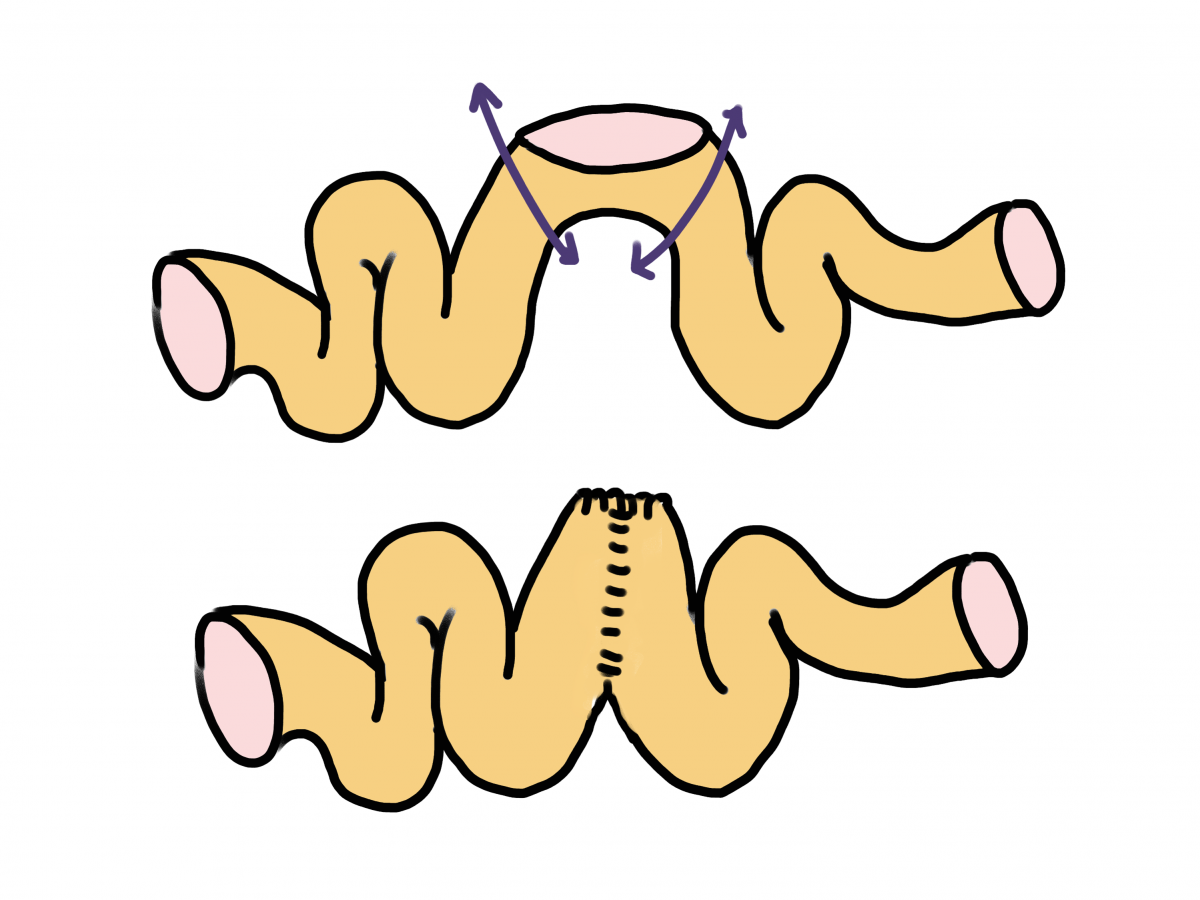
En cas d’intervention de Hartmann
Le chirurgien avait réséqué un segment de colon et avait cousu l’amont à la peau car une suture au rectum n’était pas envisageable. Un rétablissement de continuité digestive peut être envisagé sous de nombreuses conditions au bout de quelques mois. Sous anesthésie générale, le chirurgien travaille soit en coelioscopie soit en chirurgie ouverte. La première étape est la section des adhérences (cicatrices internes) liées à la première intervention, puis la libération du colon et du moignon de rectum. Un segment de colon et/ou de rectum peuvent être réséqués pour réaliser une suture sur des tissus sains. En fonction des conditions locales, une iléostomie de protection peut être réalisée.
Risques des rétablissements de continuité digestive
- Fistule : c’est une fuite de liquide digestif qui nécessite le plus souvent une réintervention et la confection d’une nouvelle stomie. Cette fistule peut se développer au niveau de la couture digestive ou au niveau d’une faiblesse d’un autre segment digestif manipulé lors de l’intervention.
- Laparotomie : Lors d’une reprise opératoire pour rétablissement de continuité, le chirurgien peut rencontrer de nombreuses adhérences empêchant la réalisation en sécurité du geste prévu en coelioscopie, ou par abord direct. Une ouverture du ventre peut être nécessaire.
- Abcès de paroi : Au niveau de l’ancien orifice de stomie, la peau est colonisée par des germes digestifs. Le risque de développer une infection de cicatrice est important, le chirurgien peut choisir de ne pas refermer complètement la peau. Le cas échéant, des soins quotidiens par une infirmière à domicile sont nécessaires pour parvenir à une cicatrisation de qualité de la profondeur à la superficie
- Phlébite, embolie pulmonaire : complications plus rares, surtout si une reprise de la déambulation est obtenue dès le jour de l’intervention
- Troubles du transit : ceux-ci sont liés en général au geste chirurgical réalisé lors de la première intervention, notamment en cas de chirurgie du rectum. Ils se révèlent au rétablissement de la continuité. Des consignes d’autorééducation, des médicaments, ou une rééducation par un kinésithérapeute peuvent être prescrits par votre chirurgien.
- Plaie d’autres organes : il s’agit d’une complication rare, pourvant arriver essentiellement après un rétablissement après intervention de Hartmann. Ces complications sont liées aux adhérences entre les organes liées à la précédente intervention ou à la maladie sous-jacente.
Après l’opération
Hospitalisation
- Les lieux de votre hospitalisation : immédiatement après l’intervention, vous vous réveillerez en salle de réveil pour une surveillance de quelques heures. Par la suite, vous rejoignez soit le service de chirurgie ambulatoire soit le service d’hospitalisation conventionnelle pour la fin du séjour.
- Le traitement de la douleur : la douleur liée à l’opération peut être soulagée par des médicaments anti-douleur administrés par perfusion les premières heures, puis par la bouche. Ces traitements sont personnalisés en fonction de votre intervention, de votre capacité à manger, et du niveau de la douleur. L’objectif principal est le soulagement le plus complet des douleurs liées à l’opération.
- L’alimentation et l’hydratation: l’alimentation orale sera privilégiée dès le jour l’intervention, en l’absence de difficulté chirurgicale. Dans tous les cas, des compléments alimentaires vous seront proposés de façon à vous apporter suffisamment de protéines permettant une meilleure cicatrisation.
Retour au domicile et suivi
Le retour à domicile sera décidé en accord avec votre chirurgien. Une prise en charge ambulatoire peut être envisagée en cas de fermeture d’iléostomie. Un suivi à domicile est réalisé par une infirmière et une application (Maela), pour s’assurer de l’absence de complication. Une consultation postopératoire est habituellement prévue à un mois de l’opération. En cas de problème entre votre sortie d’hospitalisation et cette consultation, vous pouvez contacter votre chirurgien à tout moment via le secrétariat ou les urgences de la clinique en cas d’urgence.